CLASE N° 4 DE HISTOLOGÍA TEJIDO ÓSEO
CLASE
N° 4 DE HISTOLOGÍA
TEJIDO
ÓSEO
EL TEJIDO
ÓSEO, O
HUESO: es un tejido conectivo de sostén
altamente especializado, caracterizado por su rigidez y dureza,
CARACTERISTICAS
·
Tejido conectivo especializado,
cuya matriz extracelular esta calcificada e incluye las células que lo
secretan.
·
El tejido óseo es la máxima es
la máxima especialización de los tejidos de sostén
·
Desde el punto de vista
tecnológico es único en cuanto a mezclar gran dureza y fortaleza con el mínimo
peso posible
·
A pesar de su dureza y
resistencia posee cierta elasticidad
·
Es un tejido dinámico que
cambia de forma constantemente en relación con las fuerzas que soporta
LAS FUNCIONES
PRINCIPALES DE ESTE TEJIDO SON:
·
Sostén mecánico o Órgano de
sostén: el esqueleto es el responsable de sostener
el cuerpo humano. Ejemplo las costillas Nota: forma parte de la caja torácica
·
Locomoción: ya que actúa como sitio de inserción de los músculos. Ejemplo:
huesos largos humero, cubito, radio, fémur, tibia y peroné
·
Protección brinda protección a los órganos vitales como el cerebro, el
corazón, los pulmones, la medula espinal, protege al cuerpo contra la fuerza de
gravedad. Ejemplo: cráneo donde se encuentra el cerebro, las costillas protegen
al pulmón y el corazón
·
Reservorio metabólico: (sales y minerales). Almacena varios minerales, por ejemplo
almacena el 99% de calcio del cuerpo.
XAVIER BICHAT
·
Desarrollo la histología.
·
Médico y anatomista francés,
que formulo su Anatomie generale “ciencia general de los tejidos”.
·
Nació el 14 de noviembre de 1771
·
Fallece el 22 de julio de 1802
con tuberculosis (30 años)
EL TEJIDO ÓSEO
ESTÁ FORMADO POR
El tejido óseo como todo tejido está constituido por
células y matriz extracelular o osteoide.
·
Las células: que son las
células osteoprogenitoras, los
osteoblastos, los osteocitos y los osteoclastos. Que se puede decir a su vez
que
-
Células de sostén: osteoblastos y osteocitos. Los osteoblastos y osteocitos producen
y mantienen el osteoide.
-
Células de remodelación: osteoclastos. Los osteoclastos remodelan constantemente el hueso
formado (osteoide mineralizado)
·
La matriz extracelular o El osteoide: matriz no mineral de colágeno y glucosaminoglucanos (GAG). Es un
tejido colagenoso de sostén formado por colágeno tipo I rodeado por un gel de
glucosaminoglucanos (GAG) y que contienen glucoproteínas especificas (ejemplo:
osteoclanica) que fijan el calcio. Entonces posee un componente orgánico
(fibras principalmente de colágeno I) y un componente inorgánico (minerales
como el calcio y el fosforo).
·
Sales minerales depositadas en la matriz
·
Periostio: capa superficial que
cubre el hueso ( igual al pericondrio)
MATRIZ
EXTRACELULAR
·
El principal componente
orgánico del tejido óseo es el colágeno tipo I, sin embargo también encontramos
algunas proteínas de adhesión como son la osteocalcina y la osteopontina.
·
El componente inorgánico es el
que le confiere dureza y resistencia al tejido, está compuesto por calcio y
fosforo que se depositan como cristales de hidroxiapatita.
LAS CÉLULAS
OSEAS:
nota: pregunta
de examen ¿cuáles son las células que participan en la producción,
mantenimiento y remodelación del Osteoide? Células osteoprogenitoras, osteoblastos,
osteocitos y osteoclastos
Las células que participan en la producción,
mantenimiento y remodelación del osteoide son:
·
Células osteoprogenitoras:
-
Se encuentran en la capa
interna del periostio, dan origen a los osteoblastos
-
Derivan de células
mesenquimales primitivas.
-
Pueden diferenciarse a
osteoblastos y osteocitos
-
Son células con núcleos
ovalados voluminosos con citoplasma fusiforme más abundante
·
Osteoblastos
-
Sintetizan el componente orgánico
de la matriz intracelular u osea. Es decir forman hueso.
-
Cuando están activos son
células cubicas o poligonales.
-
Su citoplasma es basófilo.
·
Osteocitos
-
Son osteoblastos inactivos
atrapados en el hueso mineralizado en cavidades llamadas lagunas. Se encuentran
en la matriz ósea, la matriz
extracelular que lo rodea no esta calcificada y se le denomina oateoide
-
Son pequeñas planas o
fusiformes
-
Su función es desconocida.
-
Los osteocitos adyacentes
pueden comunicarse entre sí a través de prolongaciones citoplasmáticas que
pasan por unos pequeños espacios denominados canalículos.( por este medio se
pueden pasar nutrientes).
·
Osteoclastos.
-
Son células grandes con núcleos
múltiples y abundante citoplasma.
-
Se encargan de reabsorción de
hueso, son las que destruyen el hueso.
-
Es probable que deriven de los
monocitos sanguíneos
-
Se hallan adheridos en las
superficies óseas, en zona de reabsorción ósea activa en depresiones que reciben
el nombre de bahías de reabsorción o lagunas
de Howship.
Ojo con lo
anterior para el examen
Nota : En la descripción histológica desde el punto de vista microscópico
no van a describir que son células con núcleo ovalado, voluminoso, con
citoplasma fusiforme abundante, porque usted no lo está viendo. Lo que va a
describir que ve células como los osteoblastos y osteocitos. No me van a
describir la arquitectura
Aquí usted deberá describir que observa los tipos de células
que se encuentran en el tejido óseo y los tipos de células que se encuentran en
el tejido óseo son los osteoblastos, osteoclastos
en la laguna de Howship
TIPOS DE HUESO
I.
Reticular:
- Se caracteriza por
fibras colágenas desordenadas al azar
- Mecánicamente débil.
- Se forma cuando los
osteoblastos producen osteoide rápidamente.
Ocurre inicialmente en todos los huesos fetales
y en los adultos cuando hay una reparación de una fractura.
I.
Laminar
- Se caracteriza por la
alineación regular y paralela dl colágeno formando laminas
- Mecánicamente fuerte
- En adulto sano todo el
hueso es laminar.
ARQUITECTURA:
Los huesos poseen una organización macroscópica compuesta
por:
·
Zona externa, de hueso
compacto o cortical compacta. Formado a simple
vista una masa compacta sin espacios visibles. Existen cuatro sistemas:
-
Laminas circunferenciales
externas: están justo abajo del periostio,
contienen fibras de Sharpey que se fijan el periostio al hueso
-
Laminas circunferenciales
internas: análogas a las externas pero no tan
extensas circundan por completo la cavidad medular
-
Osteonas (sistemas de canales
haversianos): se forman por cilindros de láminas,
dispuestos de manera concéntrica alrededor de un espacio neurovascular conocido
como canal haversiano. Los canales haversianos se comunican entre sí y con el
periostio a través de canales transversales denominados conductos de Volkamn
-
Laminas intersticiales: restos de osteonas degradadas
·
Zona interna; de hueso esponjoso o hueso trabecular. Están formado por finos listones (trabéculas) que se entrecruzan en
todas direcciones, formando una red esponjosa, cuyos espacios o huecos están
ocupados por medula ósea.
-
El tejido trabecular también
está compuesto por láminas pero no forman sistemas de Havers. El elemento
básico estructural es la osteona trabecular, que tiene forma de un disco plano,
formado desde una lámina hasta 20 láminas.
-
Las láminas gruesas se disponen
en dirección de la carga que soporte el hueso.
El espacio libre de las trabéculas está ocupado por
medula ósea.
MINERALIZACION
DEL OSTEOIDE
·
La dureza y rigidez del hueso
se debe a la sal mineral que se encuentra en la matriz osteoide.
·
Esta sal es un complejo
cristalino de calcio e hidróxido de fosfato denominado HIDROXIAPATITA [C10(PO4)6(HO)2]
·
Factores que influyen en la mineralización: (formación)
-
Osteocalcina fija iones de calcio extracelular.
-
La enzima Fosfatasa alcalina
que es abundante en los osteoblastos aumenta la
concentración local de calcio y fosforo.
-
Los osteoblastos producen vesículas de matriz que pueden acumular iones de calcio y
fosforo.
Nota: Una de las hormonas que me va intervenir en la
fisiología de la descalcificación dependiendo
de la patología es la paratohormona que
es la glándula paratiroides, que se encuentra anexa en cada extremo de la
glándula tiroides, que se encuentra en el cartílago tiroides en la mita
del cuello en la zona mal llamada manzana de Adán.
RUDOLF VIRCHOW
El prototipo del científico alemán
·
Sienta las bases de la medicina
moderna
·
En 1858 publica su obra medica
“ la patología celular justificada en su histología fisiológica y patológica”
·
Nació el 13 de octubre de 1821
hijo de un humilde comerciante
·
Murió en 2 de septiembre de
1902 en Berlín a causa de una fractura de fémur.
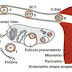
REMODELACION
OSEA
·
Tras su formación inicial, la
matriz ósea y el hueso trabecular que forman refuerzo s son remodelados.
·
El patrón de remodelado
posterior es resultado de tensiones mecánicas locales de modo que la matriz
ósea se organiza para resistir fuerzas de cizallamiento y compresión.
·
La remodelación se realiza
mediante una combinación cuidadosa equilibrada:
-
Depósito de nuevo hueso y
mineralización de osteoblastos activos.
-
Reabsorción selectiva del hueso
formado por los osteoclastos.
-
La remodelación del hueso por
los osteoclastos puede ser estimulada por la
Hormona Paratiroidea lo que hace que se libere iones de calcio en la sangre.
-
La Calcitonina inhibe la activación de los osteoclastos y la
reabsorción ósea.
Este es un esquema de la remodelación ósea y cuáles
son los órganos que actúan
OSIFICACION o
FORMACION DE HUESO
En el feto: el hueso se forma por dos mecanismos
·
Osificación intramembranosa:
es la formación de los huesos que comienza
directamente del tejido conectivo primitivo del feto (mesénquima)
-
El hueso se forma entre
membranas preexistentes
-
Da origen a huesos planos como los del cráneo,
mayor parte de la clavícula, parte de la mandíbula y contribuye a la formación
de las diáfisis corticales de los huesos largos.
-
Los osteoblastos resultantes
depositan hueso en los islotes aislados que comienzan a remodelarse
inmediatamente formando una red de Hueso
trabecular.
·
Osificación endocondral: tiene lugar sobre moldes preformados de cartílago hialino.
-
Es el método mediante el cual
el feto forma los huesos largos y cortos a partir de modelos cartilaginosos preformados. ( todos los demás huesos del
organismo)
-
Permite la elongación y el engrosamiento del hueso durante el desarrollo fetal
y toda la infancia hasta que se detiene el crecimiento óseo.
-
Se forma inicialmente un anillo
óseo en desarrollo que luego forma el centro de Osificación Primario (Diafisiaria) y alrededor del nacimiento se
forma el centro de Osificación Secundaria
(epifisiario).
Nota: la osificación intramembranosa es aquella
formación de hueso a partir de membrana preformada y la endocondral a partir de
cartílago preformado.
El crecimiento
·
Los huesos largos continúan
creciendo en la infancia y adolescencia.
·
El aumento de longitud se debe
a la continua Formación Endocondral
del hueso en los extremos de los huesos largos.
·
Entre la epífisis y la diáfisis
persiste una placa cartilaginosa (Placa
Epifisiaria) con proliferación activa, este produce cartílago que luego se
convierte en Hueso Trabecular.
·
La placa epifisiaria y la zona
de trabéculas de matriz cartilaginosa en osificación forma la Metáfisis
Nota. La articulación sinovial es la que está formada
por dos o más huesos
ARTICULACONES
·
Los huesos están conectados
entre sí por articulaciones que permiten un grado variable de movimiento entre
los huesos
·
 Los
tipos de articulación son:
Los
tipos de articulación son:
-
Sindesmosis: huesos planos
unidos por tejidos fibrosos o ligamentos
-
Sincondrosis: costillas y
esternón unidos por cartilago
-
Sinostosis: cuando los tejidos
son constituidos por huesos formando una articulación rigida.
Nota: lo que esta en la llave el profesor dice que no
le toca a él
Un grupo
clínicamente importante de articulaciones de movimiento limitado, son las
situadas entre las vértebras donde existe un Disco Intervertebral formado por tejido fibrocolágeno que contiene
algunos condrocitos y matriz cartilaginosa
(fibrocartílago). En el centro del disco existe un núcleo blando
semilíquido de matriz gelatinosa (Núcleo Pulposo).
 ARTICULACIONES SINOVIALES:
ARTICULACIONES SINOVIALES:
·
Son las articulaciones que
permiten un libre movimiento entre los huesos adyacentes.
·
Dado que los extremos óseos se
desplazan entre sí, están revestidos de cartílago hialino (cartílago articular)
y que se desplazan gracias a un líquido lubricante (liquido sinovial) que es
producido por epitelio secretor especializado.
·
Tipos de células de la Membrana
Sinovial:
-
Células de tipo A: son fagocitos y contiene numerosos lisosomas.
-
Células de tipo B: contienen abundante retículo endoplasmatico rugoso y aparecen
adaptadas a la producción de proteínas.
LOS
LIGAMENTOS:
·
Están formados por fibras de
colágeno densamente empaquetados con fibrocitos comprimidos, parecidos a los
tendones, pero difieren de ellos por contener fibras elásticas.
·
Estabilizan la articulación
·
Los ligamentos externos rodean
a las articulaciones sinoviales.
·
En las articulaciones complejas
existen Ligamentos Internos (ejemplo Ligamento cruzados de la rodilla) y
meniscos fibrocartilaginosos para estabilizar y guiar los movimientos.
Los
equipos de rayos X: dan imágenes de rayos X, que son fotografías que toma la máquina,
la cual pasa radiaciones electromagnéticas por el cuerpo y captura imágenes de
las estructuras internas.
Osteoma, la piel, la membrana que recubre ese hueso
es el periostio. El periostio es por donde se va a nutrir ese hueso, por unos
canales, los tipos de huesos, como lo vamos a ver.
Tipos de fractura: simple conminuta y abierta.
Tipos de fractura: tallo verde (incompleta),
transversa, simple

































0 comentarios: